Πάλλης Δημήτριος MD, MSc, PhD
Ορθοπεδικός Χειρουργός – Γ.Ν.Α. «ΚΑΤ»
Διδάκτωρ Ιατρικής Σχολής Πανεπιστημίου Αθηνών
Μεταπτυχιακή ειδίκευση στα Μεταβολικά Νοσήματα των Οστών
Η οστεοπόρωση επηρεάζει μεγάλο αριθμό ατόμων σε παγκόσμιο επίπεδο και κυρίως εμμηνοπαυσιακές γυναίκες, αποτελώντας ένα σημαντικό δημόσιο πρόβλημα που επηρεάζει τη νοσηρότητα και τη θνησιμότητα των ηλικιωμένων κατά κύριο λόγο ασθενών. 1 στις 3 γυναίκες και 1 στους 6 άνδρες άνω των 50 ετών θα υποστούν οστεοπορωτικό κάταγμα.
- Τι είναι οστεοπόρωση;
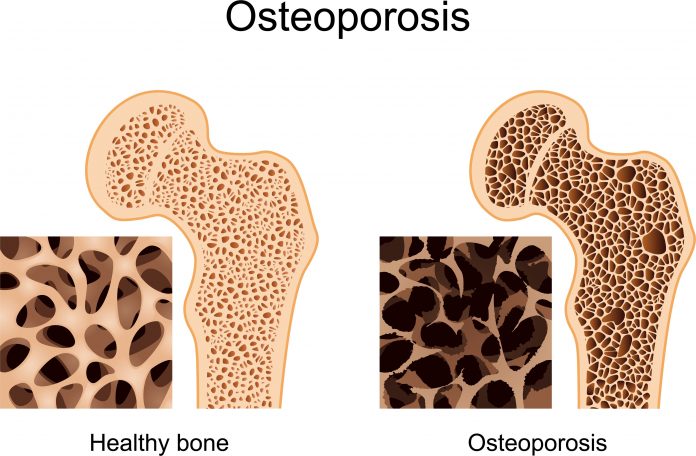
Είναι συστηματικό νόσημα του σκελετού που χαρακτηρίζεται από χαμηλή οστική μάζα και επιδείνωση της μικροαρχιτεκτονικής δομής των οστών, με αποτέλεσμα την αυξημένη ευθραυστότητά τους και την πρόκληση αναίτιων καταγμάτων. Η ιδιοπαθής οστεοπόρωση διακρίνεται σε δύο κλινικούς τύπους, στην μετεμμηνοπαυσιακή οστεοπόρωση (η πιο συχνή) και στη γεροντική οστεοπόρωση. Η διάκριση αυτή δεν είναι ηλικιοεξαρτώμενη και γι’ αυτό σήμερα προτιμάται η ονομασία οστεοπόρωση τύπου Ι και ΙΙ.
- Ποιοι είναι οι παράγοντες κινδύνου για οστεοπόρωση;
Οι σημαντικότεροι παράγοντες κινδύνου για την οστεοπόρωση είναι:
- Κληρονομικότητα
- Φύλο (γυναίκες)
- Χαμηλή διαιτητική πρόσληψη σε ασβέστιο και βιταμίνη D
- Νεφρική ή/και ηπατική ανεπάρκεια
- Ορμονικές διαταραχές (π.χ. υπερθυρεοειδισμός, υπερπαραθυρεοειδισμός, θεραπεία ορμονικής υποκατάστασης)
- Κάπνισμα
- Αλκοόλ
- Φάρμακα (λήψη κορτιζόνης, ηπαρίνης, αντιψυχωσικών ή αντικαταθλιπτικών φαρμάκων)
- Ρευματοειδής αρθρίτιδα
- Αδράνεια, μακρόχρονη ακινητοποίηση, έλλειψη άσκησης, καθιστική ζωή
- Πρόωρη εμμηνόπαυση
- Χαμηλό σωματικό βάρος
- Στερητικές δίαιτες, ψυχογενής ανορεξία
- Τι είναι η κορυφαία οστική μάζα και πότε φτάνει στη μέγιστη τιμή της;
Η ανώτερη οστική μάζα που μπορεί να επιτύχει ένα άτομο ονομάζεται κορυφαία οστική μάζα. Η επίτευξή της εξαρτάται από πολλούς παράγοντες, όπως η κληρονομικότητα, ορμονικές διαταραχές (π.χ. βιταμίνη D, ορμόνες φύλου, κορτιζόλη, θυρεοειδικές ορμόνες, ινσουλίνη), περιβαλλοντικούς παράγοντες, φυσική δραστηριότητα, νοσήματα κατά την περίοδο ανάπτυξης και από διατροφικές συνήθειες (ασβέστιο, αναψυκτικά, κάπνισμα, καφές, αλκοόλ). Η οστική μάζα φτάνει στη μέγιστη τιμή της στα 25 έτη και ξεκινά να μειώνεται περίπου την 4η δεκαετία της ζωής. Υπολογίζεται ότι φτάνει στο μισό της μέγιστης τιμής της στην ηλικία των 80 ετών.
- Πώς γίνεται η διάγνωση της οστεοπόρωσης;
Η μέθοδος της απορροφησιομετρίας διπλοενεργειακής δέσμης ακτίνων Χ (DEXA) θεωρείται η μέθοδος εκλογής για τη μέτρηση της οστικής πυκνότητας . Η μέθοδος DEXA εκτιμά την περιεκτικότητα του οστού σε μεταλλικά στοιχεία και το αποτέλεσμα που λαμβάνουμε ονομάζεται μέση τιμή οστικής πυκνότητας (BMD). Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας η οστική πυκνότητα εκτιμάται με βάση το Τ score, δηλαδή τις σταθερές αποκλίσεις από τις οποίες διαφέρει η οστική πυκνότητα του εξεταζομένου από την οστική πυκνότητα υγιών νεαρών ατόμων αναφοράς.
- Ποιες είναι οι ανατομικές θέσεις μέτρησης της οστικής πυκνότητας;
Η μέθοδος DEXA μπορεί να πραγματοποιήσει μετρήσεις στην οσφυϊκή μοίρα της σπονδυλικής στήλης (ΟΜΣΣ), στο ισχίο (αυχένα του μηριαίου), στο περιφερικό τμήμα κερκίδας – ωλένης, ολόσωμες μετρήσεις και μετρήσεις σύστασης μαλακών μορίων εκτιμώντας ξεχωριστά μυς και λίπος. Οι συνηθέστερες θέσεις μέτρησης είναι η ΟΜΣΣ (Ο1 ή Ο2 – Ο4 σπόνδυλοι) και ο αυχένας του μηριαίου του μη επικρατούς κάτω άκρου.
- Σε ποιες ηλικίες θα πρέπει να γίνεται η μέτρηση οστικής πυκνότητας;
Από το 2011 ισχύουν οι οδηγίες διαγνωστικής και θεραπευτικής προσέγγισης της οστεοπόρωσης του ΕΟΦ. Η μέτρηση οστικής πυκνότητας πρέπει να γίνεται ανάλογα με την ηλικία. Σε ηλικία κάτω των 50 ετών όταν υφίσταται ένας από τους παρακάτω παράγοντες κινδύνου: Ιστορικό καταγμάτων χαμηλής βίας, υπογοναδισμός, πρώϊμη εμμηνόπαυση (<45 ετών), σύνδρομα δυσαπορρόφησης, πρωτοπαθής υπερπαραθυρεοειδισμός, φαρμακευτική αγωγή σχετιζόμενη με απώλεια οστικής μάζας ή/και κίνδυνο κατάγματος (π.χ. στεροειδή), έτερα παθολογικά νοσήματα σχετιζόμενα με απώλεια οστικής μάζας ή/και κίνδυνο κατάγματος (π.χ. ρευματοειδής αρθρίτιδα). Σε ηλικίες 50 – 64 ετών όταν υφίσταται ένας από τους παρακάτω παράγοντες: Κάταγμα χαμηλής βίας μετά την ηλικία των 40 ετών, κάταγμα ισχίου γονέα, σπονδυλικό κάταγμα ή/και οστεοπενική απεικόνιση οστών σε ακτινογραφίες, χαμηλό βάρος (<60 κιλά.) ή/και απώλεια βάρους >10% από το βάρος σε ηλικία 25 ετών, κατανάλωση αλκοόλ (≥25-30 γρ. ημερησίως) ή/και κάπνισμα και έτεροι παράγοντες και νόσοι όπως στην ηλικιακή ομάδα <50 ετών. Σε ηλικίες άνω των 65 όλοι οι άντρες και γυναίκες.
- Πώς γίνεται η εκτίμηση των αποτελεσμάτων της οστικής πυκνότητας;
Σε μετεμμηνοπαυσιακές γυναίκες και άνδρες ηλικίας άνω των 50 ετών, τιμές T score έως – 1 θεωρούνται φυσιολογικές, από -1 έως -2,5 οστεοπενικές και μικρότερες του – 2,5 οστεοπορωτικές. Σε προεμμηνοπαυσιακές γυναίκες, σε άνδρες κάτω των 50 ετών και σε παιδιά χρησιμοποιείται το Z score, που ορίζεται ως η μέση τιμή οστικής πυκνότητας στην υπό εξέταση περιοχή σε υγιές άτομο του ιδίου φύλου, φυλής, ηλικίας και λοιπών χαρακτηριστικών με αυτά του εξεταζόμενου. Το αποτέλεσμα των μετρήσεων θεωρείται μέσα στο αναμενόμενο για την ηλικία αν ο εξεταζόμενος έχει τιμές Z score μεγαλύτερες του – 2 και κατώτερο του αναμενόμενου για την ηλικία όταν έχει τιμές μικρότερες του – 2. Σε ασθενείς άνω των 80 ετών ορθότερη είναι η εκτίμηση του Z score. Σε επανέλεγχο συγκρίνονται οι τιμές οστικής πυκνότητας και όχι T και Z score.
- Κάθε πότε πρέπει να γίνεται μέτρηση οστικής πυκνότητας με τη μέθοδο DEXA;
Μετεμμηνοπαυσιακές γυναίκες χωρίς ένδειξη έναρξης θεραπείας, συστήνεται να προβαίνουν σε DEXA κάθε 2 έτη. Μετεμμηνοπαυσιακές γυναίκες υπό αγωγή συνίσταται να προβαίνουν σε DEXA ανά έτος. Σαν γενικός κανόνας, ένδειξη για DEXA ανεξαρτήτως φύλου και ηλικίας έχουν όσοι κρίνεται ότι η μέτρηση της οστικής πυκνότητας με τη μέθοδο αυτή, θα συμβάλλει στη λήψη θεραπευτικής απόφασης.
- Απαιτείται ακτινολογικός έλεγχος για την οστεοπόρωση;
Οι ακτινογραφίες δεν χρησιμοποιούνται για τη διάγνωση της οστεοπόρωσης. Η οστεοπόρωση στον ακτινολογικό έλεγχο είναι εμφανής όταν έχει χαθεί άνω του 30% της οστικής πυκνότητας. Ωστόσο ο ακτινολογικός έλεγχος θα είναι χρήσιμος σε περιπτώσεις απώλειας ύψους το τελευταίο διάστημα, αύξησης των κυρτωμάτων της σπονδυλικής στήλης (ιδίως της κύφωσης), άλγους στην οσφυϊκή και θωρακική μοίρα της σπονδυλικής στήλης (διερεύνηση σπονδυλικών καταγμάτων).
- Πώς γίνεται η εκτίμηση των παραμορφώσεων της σπονδυλικής στήλης;
Η κύφωση είναι η κύρια παραμόρφωση της σπονδυλικής στήλης στην οστεοπόρωση. Μετράται η καμπύλη της σπονδυλικής στήλης από το Θ4 ως τον Θ12 σπόνδυλο. Άνω των 60ο οι τιμές είναι διαγνωστικές για κύφωση, ενώ τιμές από 50 – 58ο συνίσταται να υποβάλλονται σε συντηρητική αντιμετώπιση. Επιδείνωση της κύφωσης περισσότερο από 3,7ο θέτει την υποψία νέου σπονδυλικού κατάγματος. Η αντισταθμιστική λόρδωση της οσφυϊκής μοίρας οδηγεί σε χαρακτηριστική προβολή της κοιλιάς στις κυφωτικές οστεοπορωτικές γυναίκες.
- Ποιοι ασθενείς χρήζουν αντιοστεοπορωτικής αγωγής;
Ο πρωταρχικός στόχος της θεραπείας είναι η πρόληψη του κατάγματος. Ο υπολογισμός του κινδύνου κατάγματος χρησιμοποιείται στην επιλογή των ασθενών που χρειάζονται αγωγή για την οστεοπόρωση. Οι οδηγίες του ΕΟΦ έχουν προσδιορίσει σαφώς τον τρόπο επιλογής ασθενών που πρέπει να ξεκινήσουν αγωγή. Συγκεκριμένα αγωγή για την οστεοπόρωση χρήζουν οι μετεμμηνοπαυσιακές γυναίκες και άνδρες άνω των 50 ετών που πληρούν μία ή περισσότερες προϋποθέσεις: Ιστορικό σπονδυλικού κατάγματος ή/και κατάγματος ισχίου, περισσότερα από ένα κατάγματα χαμηλής βίας (π.χ. κερκίδας), μέτρηση οστικής πυκνότητας με Τ score ≤ – 2,5, μέτρηση οστικής πυκνότητας με Τ score μεταξύ – 1,0 και – 2,5 (οστεοπενία) και 10ετή καταγματικό κίνδυνο ≥ 20% για μείζον κάταγμα ή/και ≥ 3% για κάταγμα ισχίου.